Viêm ruột thừa là cấp cứu ngoại khoa hay gặp nhất. Bệnh rất hiếm gặp ở trẻ em dưới 3 tuổi, tăng dần và hay gặp nhất ở tuổi thanh thiếu niên, sau đó tỉ lệ gặp giảm dần theo tuổi nhưng không hiếm gặp ở người già. Nếu không được chẩn đoán và điều trị kịp thời, Viêm ruột thừa có thể tiến triển đến viêm phúc mạc và đe dọa đến tính mạng.
- ĐẠI CƯƠNG:
Ruột thừa là một bộ phận thuộc ống tiêu hóa của con người, gốc ruột thừa đổ vào manh tràng khoảng 3 cm dưới góc hồi manh tràng, nơi 3 dải cơ dọc hội tụ. Ruột thừa có hình dáng như một ngón tay, ở người trưởng thành dài khoảng 3 – 13 cm, đường kính lòng ruột thừa khoảng 0,5 – 1 cm.
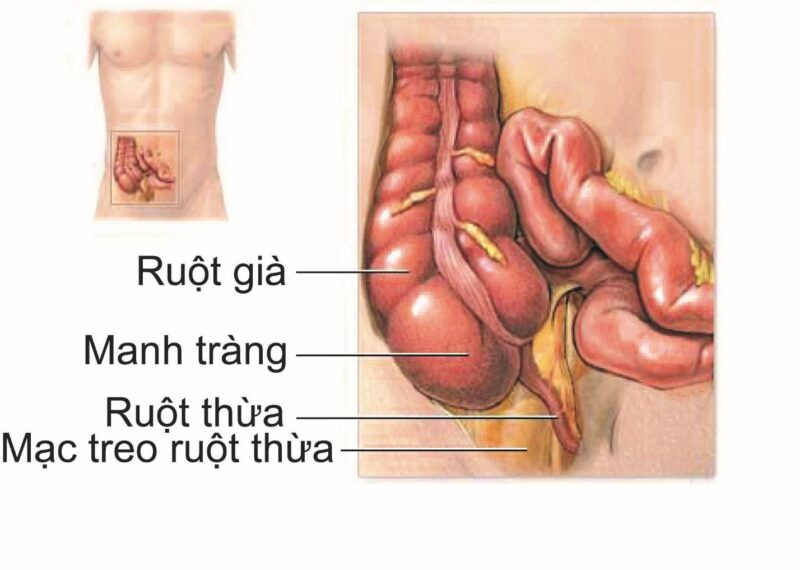 Ruột thừa là bộ phận ít được quan tâm trước đây, do đó trong thời gian dài chức năng của ruột thừa không được hiểu rõ. Những nghiên cứu gần đây cho thấy ruột thừa đóng vai trò quan trọng trong vấn đề miễn dịch của con người do có chứa rất nhiều mô lympho ở lớp niêm mạc và lớp dưới niêm mạc, tạo thành một lớp liên tục với các nang lympho (nắm giữ vai trò chống lại sự nhiễm trùng), đồng thời lớp niêm mạc lòng ruột thừa chứa màng sinh học bao gồm các vi khuẩn có lợi, có thể tái phục hồi hệ tiêu hóa của con người sau các bệnh lý nhiễm trùng đường ruột.
Ruột thừa là bộ phận ít được quan tâm trước đây, do đó trong thời gian dài chức năng của ruột thừa không được hiểu rõ. Những nghiên cứu gần đây cho thấy ruột thừa đóng vai trò quan trọng trong vấn đề miễn dịch của con người do có chứa rất nhiều mô lympho ở lớp niêm mạc và lớp dưới niêm mạc, tạo thành một lớp liên tục với các nang lympho (nắm giữ vai trò chống lại sự nhiễm trùng), đồng thời lớp niêm mạc lòng ruột thừa chứa màng sinh học bao gồm các vi khuẩn có lợi, có thể tái phục hồi hệ tiêu hóa của con người sau các bệnh lý nhiễm trùng đường ruột.
Viêm ruột thừa cấp là tình trạng viêm cấp tính ở ruột thừa. Sự tắc nghẽn trong lòng ruột thừa (sỏi phân, phì đại các nang bạch huyết dưới niêm mạc, dị vật, khối u của ruột thừa hoặc manh tràng) có thể là nguyên nhân gây viêm ruột thừa. Lượng vi khuẩn nhân lên nhanh chóng do tắc nghẽn khiến ruột thừa bị viêm, sưng và hóa mủ. Nếu không được chữa trị kịp thời, ruột thừa viêm có thể bị vỡ, làm mủ lan tràn vào ổ bụng, gây viêm phúc mạc đe dọa tới tính mạng của bệnh nhân. Trường hợp khác, viêm ruột thừa có thể bị giới hạn lại bởi các cơ quan quanh đó và hình thành ổ áp xe.
- CHẨN ĐOÁN
- Chẩn đoán ruột thừa viêm dựa vào khám lâm sàng kết hợp với một số xét nghiệm cận lâm sàng hay dùng.
- Lâm sàng
- Triệu chứng kinh điển của viêm ruột thừa là:
- Đau thượng vị hoặc đau quanh rốn sau đó buồn nôn, nôn và chán ăn.
- Sau vài giờ, cơn đau sẽ chuyển sang góc phần tư dưới phải. Đau tăng lên khi ho và di chuyển.
- Dấu hiệu kinh điển của viêm ruột thừa là:
- Đau trực tiếp và cảm ứng phúc mạc ở góc phần tư dưới bên phải nằm ở điểm McBurney (điểm giao nhau của một phần ba giữa và ngoài của đường nối giữa rốn với gai chậu trước trên)
- Các dấu hiệu khác của viêm ruột thừa là cảm giác đau ở góc phần tư dưới bên phải khi sờ ở góc phần tư dưới bên trái (dấu hiệu Rovsing), cơn đau tăng lên do mở rộng thụ động của khớp háng bên phải làm căng cơ đai lưng chậu (dấu hiệu cơ thắt lưng) hoặc đau do xoay trong thụ động vào trong của đùi gấp lại (dấu hiệu cơ bịt). Sốt nhẹ (nhiệt độ đo ở hậu môn 37,7 đến 38,3°C) là phổ biến.
Thật không may, những dấu hiệu kinh điển này xuất hiện ở < 50% số bệnh nhân. Có nhiều biến thể của các triệu chứng và dấu hiệu của viêm ruột thừa. Đau có thể không khu trú, đặc biệt ở trẻ sơ sinh và trẻ nhỏ. Ấn đau có thể lan hoặc không trong các trường hợp hiếm gặp. Nhu động ruột thường giảm hoặc mất, nếu có tiêu chảy cần nghi ngờ ruột thừa sau manh tràng. Có thể có hồng cầu hoặc bạch cầu trong nước tiểu. Các triệu chứng không điển hình thường gặp ở những bệnh nhân cao tuổi và phụ nữ có thai; đặc biệt, đau nhẹ hơn và ít ghi nhận đau tại chỗ khi ấn.
- Một số dấu hiệu khác:
- Chán ăn cũng là biểu hiện thường gặp ở hầu hết người bệnh.
- Buồn nôn và nôn được thống kê xảy ra ở khoảng 75% người bệnh. Triệu chứng nôn không đặc hiệu.
- Cơ thể mệt mỏi, uể oải.
- Dấu hiệu nhiễm trùng, hơi thở hôi, môi khô, lưỡi bẩn.
- Cận lâm sàng
- Xét nghiệm công thức máu: Phát hiện số lượng bạch cầu đặc biệt là bạch cầu đa nhân trung tính) tăng.
- Siêu âm bụng: Hình ảnh siêu âm cho thấy ruột thừa tăng kích thước hoặc có hiện tượng thâm nhiễm mỡ – dịch quanh ruột thừa. Phương pháp này có độ nhạy từ 78 – 85% và độ đặc hiệu 80 – 95% trong chẩn đoán viêm ruột thừa.
- Chụp cắt lớp vi tính ổ bụng: Thường chỉ áp dụng với những trường hợp quá khó, ít sử dụng đại trà do giá thành cao. Đây là công cụ hữu hiệu để chẩn đoán xác định viêm ruột thừa, phân biệt với các viêm nhiễm vùng tiểu khung và hố chậu.
- Tiến triển
- Nếu không được phẫu thuật hoặc điều trị kháng sinh (ví dụ tại vùng sâu vùng xa hoặc lạc hậu), ruột thừa viêm sẽ tiến triển nặng hơn vỡ gây viêm phúc mạc khu trú hoặc toàn thể và đe dọa đến tính mạng. Hoặc ruột thừa viêm sẽ tiến triển thàng đám quánh ruột thừa hay áp xe ruột thừa và gây ra những con đau tái diễn về sau, cũng như nguy cơ vỡ áp xe gây viêm phúc mạc.
III. ĐIỀU TRỊ
Theo một số nghiên cứu, những trường hợp viêm ruột thừa cấp không biến chứng có thể điều trị với kháng sinh tỷ lệ thành công hơn 80 – 90%. Tuy nhiên tỷ lệ tái phát sau điều trị bảo tồn không mổ sau 1 năm là khá cao hơn 30%. Do đó cho đến nay phẫu thuật nội soi cắt ruột thừa viêm vẫn là tiêu chuẩn vàng cho điều trị viêm ruột thừa cấp.
Phẫu thuật cắt ruột thừa có thể thực hiện bằng phẫu thuật mở hoặc phẫu thuật nội soi.
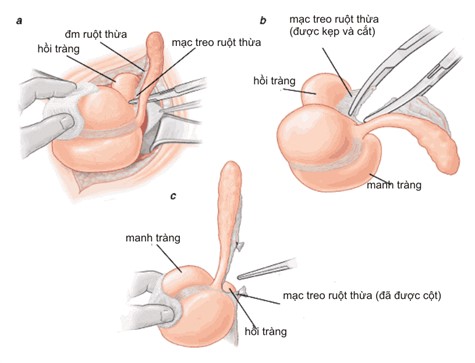
* Phẫu thuật mở: Bác sĩ sẽ tiến hành cắt ruột thừa viêm qua đường mổ McBurney, đường mổ Lanz, hay đường mổ Battle, trong một số trường hợp nặng, phẫu thuật viên có thể thực hiện qua đường giữa.
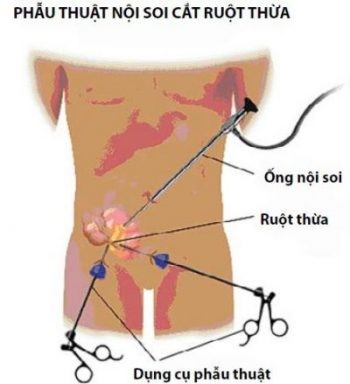
* Phẫu thuật nội soi cắt ruột thừa: Phẫu thuật viên sẽ rạch da tối thiểu (5 – 10 mm) tại 3 vị trí nhằm đặt các dụng cụ nội soi. Sau đó Ruột thừa sẽ được cắt bằng dụng cụ nội soi dưới sự quan sát trực tiếp qua camera. Đồng thời phẫu thuật viên có thể khảo sát tình trạng các tạng khác trong ổ bụng một cách dễ dàng. Đây là phương pháp điều trị ưu việt đối với phẫu thuật cắt ruột thừa viêm. Phẫu thuật nội soi thường giúp đẩy nhanh quá trình hồi phục, vết thương ít đau và hẹn chế để lại sẹo.Phương pháp này được ưu tiên áp dụng đối với người bệnh cao tuổi hoặc người béo phì.
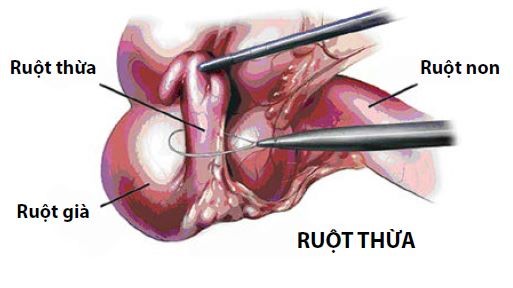
* Ưu điểm của phẫu thuật nội soi:
- Chỉ định cho hầu hết các trường hợp viêm ruột thừa cấp bao gồm cả viêm phúc mạc do ruột thừa vỡ mủ
- Có tính thẩm mỹ cao với vết mổ nhỏ
- Giảm đau sau mổ, vận động được ngay trong thời gian hậu phẫu
- Tỷ lệ nhiễm trùng vết mổ thấp, vết thương liền sớm và có thể cắt chỉ sau 7 ngày từ ngày ra viện
- Thời gian nằm viện ngắn, trung bình khoảng 3 ngày nhanh chóng trở lại sinh hoạt và lao động.
IV.BIẾN CHỨNG SAU PHẪU THUẬT CẮT RUỘT THỪA
Tỷ lệ biến chứng của phẫu thuật cắt ruột từ nói chung là từ 4-15%. Những biến chứng có thể gặp đó là: chảy máu vết mổ hoặc ổ bụng, nhiễm trùng vết mổ hoặc ổ bụng, dịch áp xe tồn lưu, tổn thương tạng rỗng, dính ruột sau mổ, các biến chứng liên quan đến gây mê hồi sức như thuyên tắc mạch, thuyên tắc phổi, …Tỷ lệ biến chứng còn tùy thuộc vào ruột thừa viêm có biến chứng hay chưa, phương pháp phẫu thuật, các bệnh lý kèm theo của bệnh nhân. Ví dụ: mổ nội soi tỷ lệ nhiễm trùng vết mổ thấp hơn mổ mở, tỷ lệ dịch áp xe tồn lưu, dính ruột sau mổ ở bệnh nhân viêm ruột thừa có biến chứng sẽ cao hơn viêm ruột thừa đến sớm không biến chứng.
2 – 4% các trường hợp phẫu thuật cắt ruột thừa có nhiễm trùng: có thể là nhiễm trùng vết mổ hoặc hình thành áp xe trong ổ bụng (có mủ tích tụ tại ruột thừa).
Thuyên tắc tĩnh mạch, thuyên tắc phổi, vấn đề tim mạch, khó thở, vết thương hồi phục kém,… thường gặp ở người hút thuốc, béo phì, mắc bệnh tiểu đường, suy tim, suy thận, bệnh phổi,..
Khách hàng cần tư vấn và khám, điều trị bệnh vui lòng liên hệ:
|
Bệnh viện Bình Định Địa chỉ: 39A Phạm Ngọc Thạch, P.Trần Phú, T.Bình Định, Tp.Quy Nhơn Tổng đài tư vấn: 1900 96 96 39 |



